Per eseguire l’autoesame della pelle:
1. Dopo il bagno o la doccia, mettetevi di fronte a uno specchio a figura intera, in una stanza ben illuminata. Usate un secondo specchio più piccolo per vedere anche le zone più nascoste.
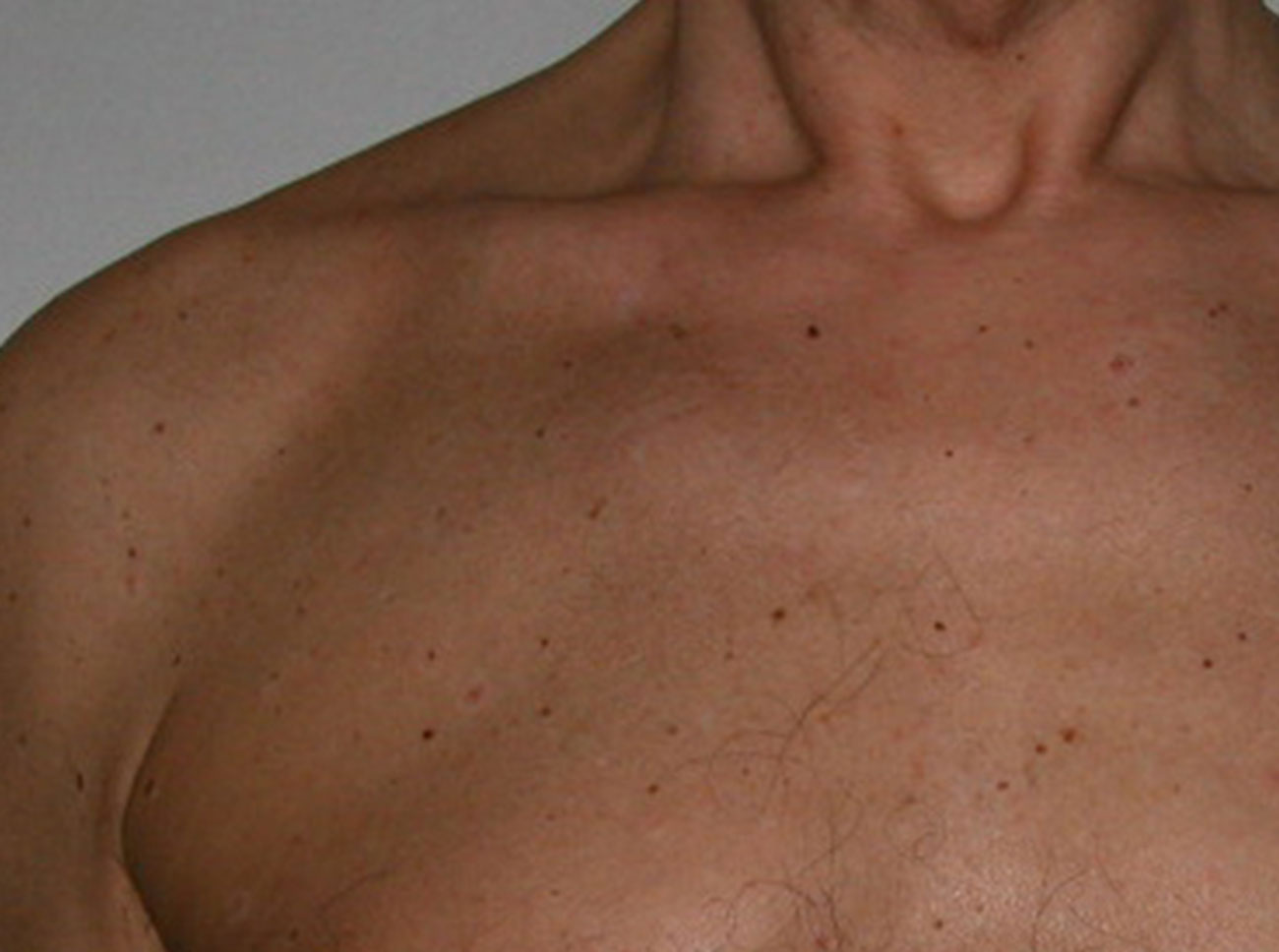
2. Iniziate dal volto e dal cuoio capelluto e procedete verso il basso, controllando la testa, il collo, le spalle, la schiena, il torace e così via. Ricordate di controllare bene le braccia e le gambe, davanti, dietro e sui lati; non dimenticate l’inguine, i palmi delle mani e dei piedi, le unghie delle mani e dei piedi e le zone tra un dito e l’altro.
3. Controllate le zone più difficili da vedere, ad esempio il cuoio capelluto e il collo. Un amico o un parente potrà aiutarvi. Usate il pettine o il phon per muovere i capelli, in modo tale da poter esaminare bene il cuoio capelluto e il collo.
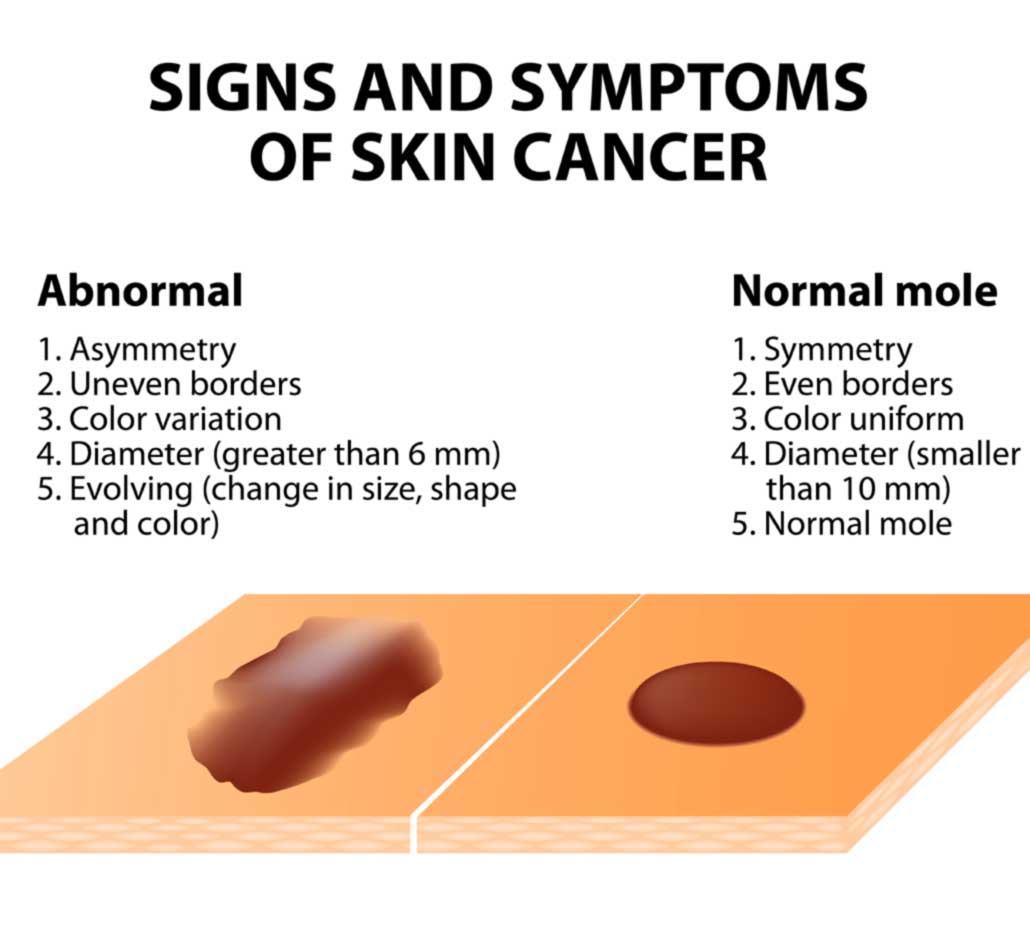
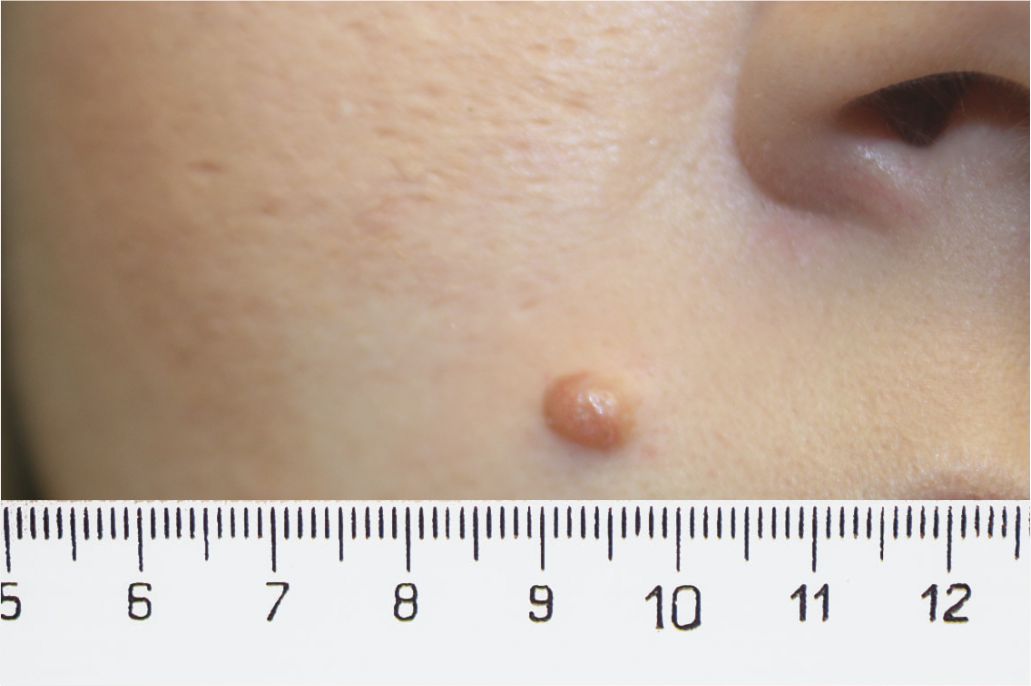
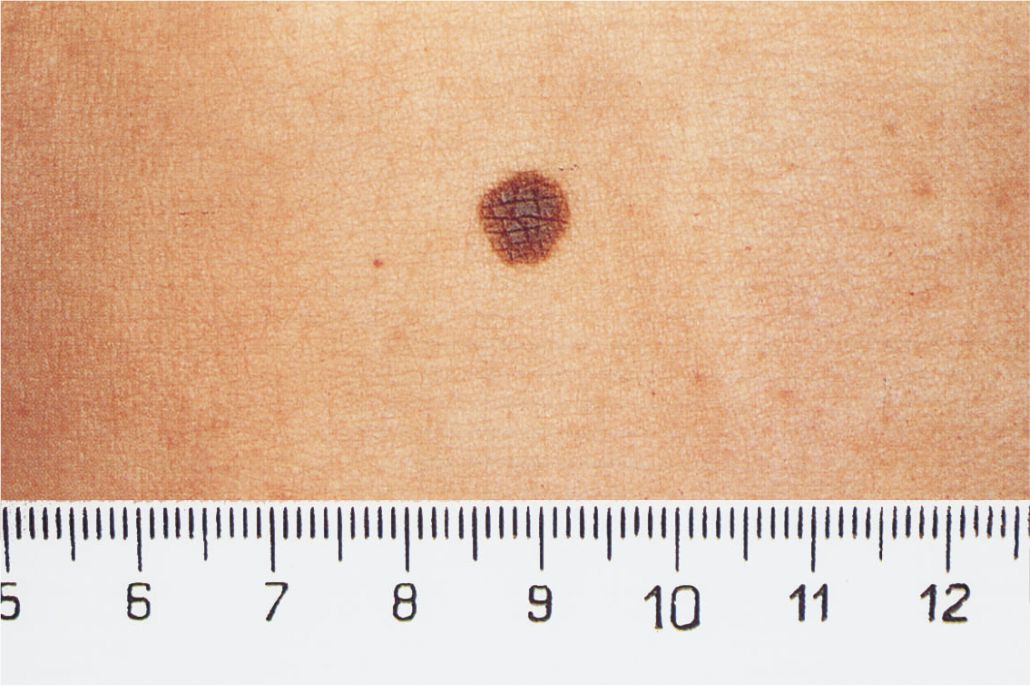
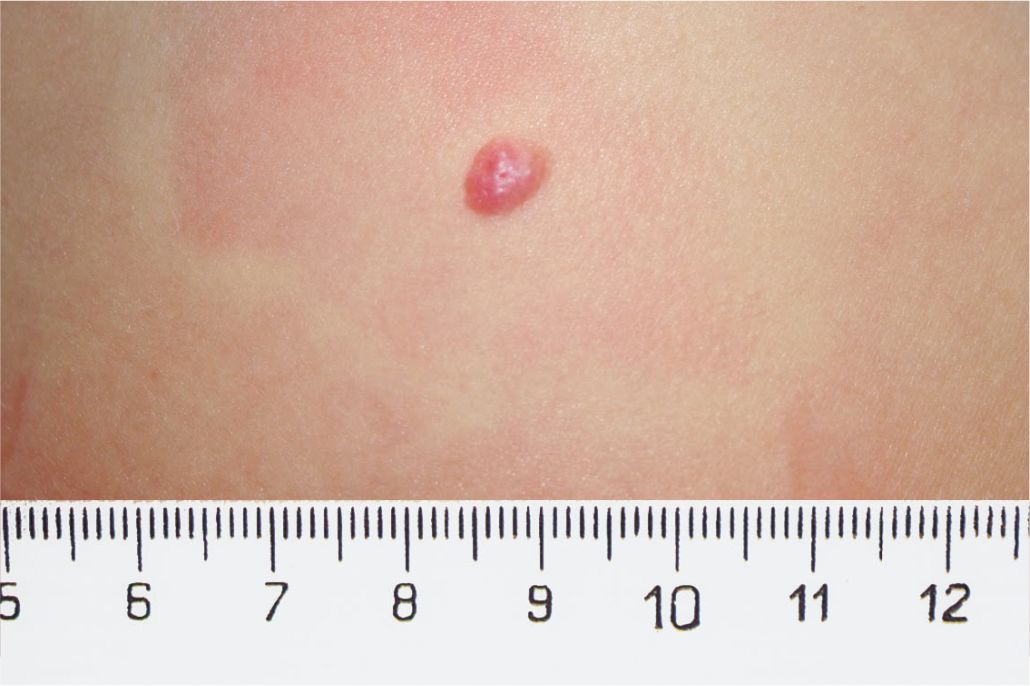
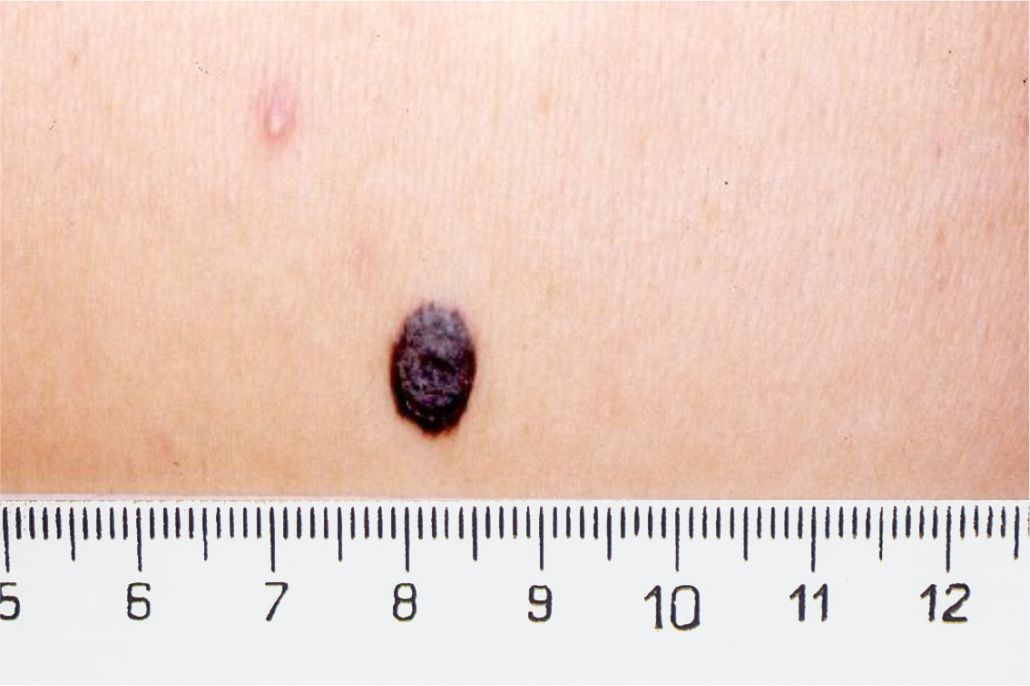
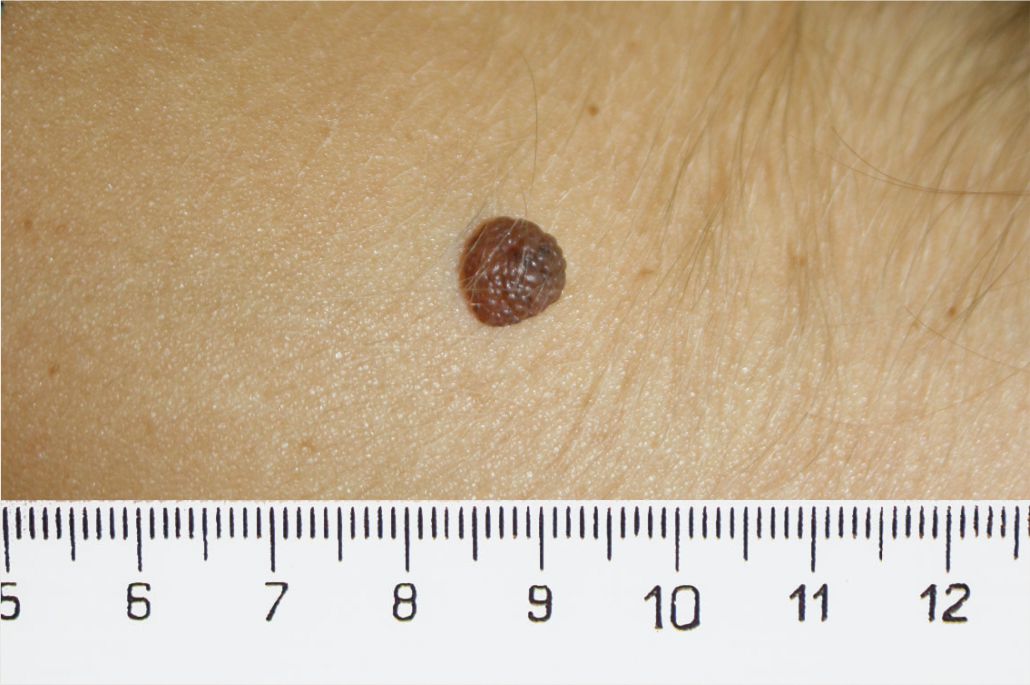
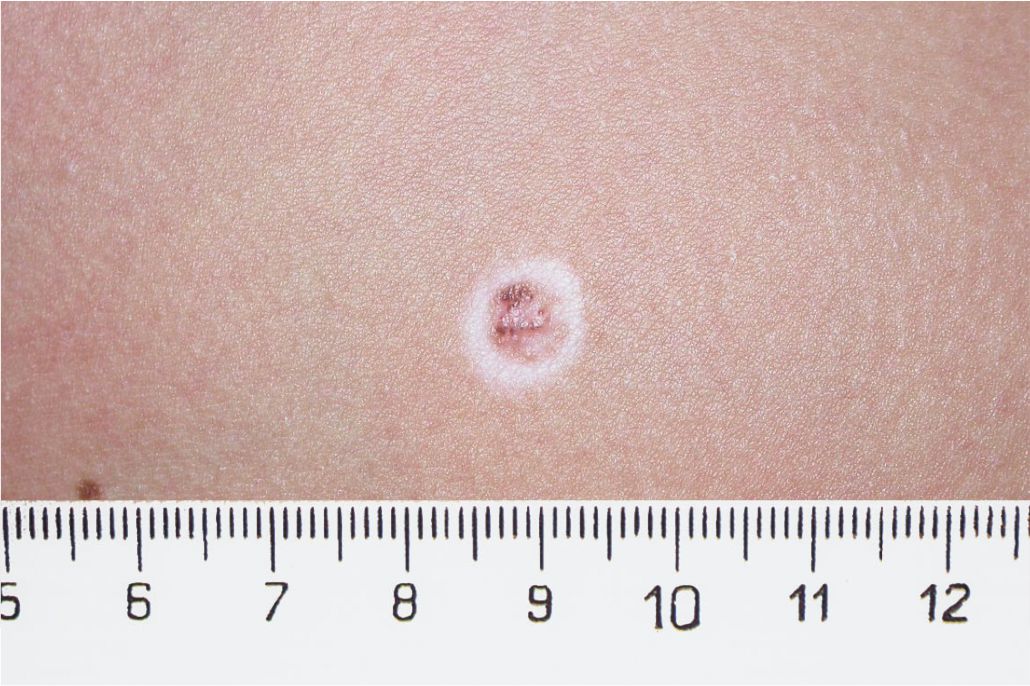
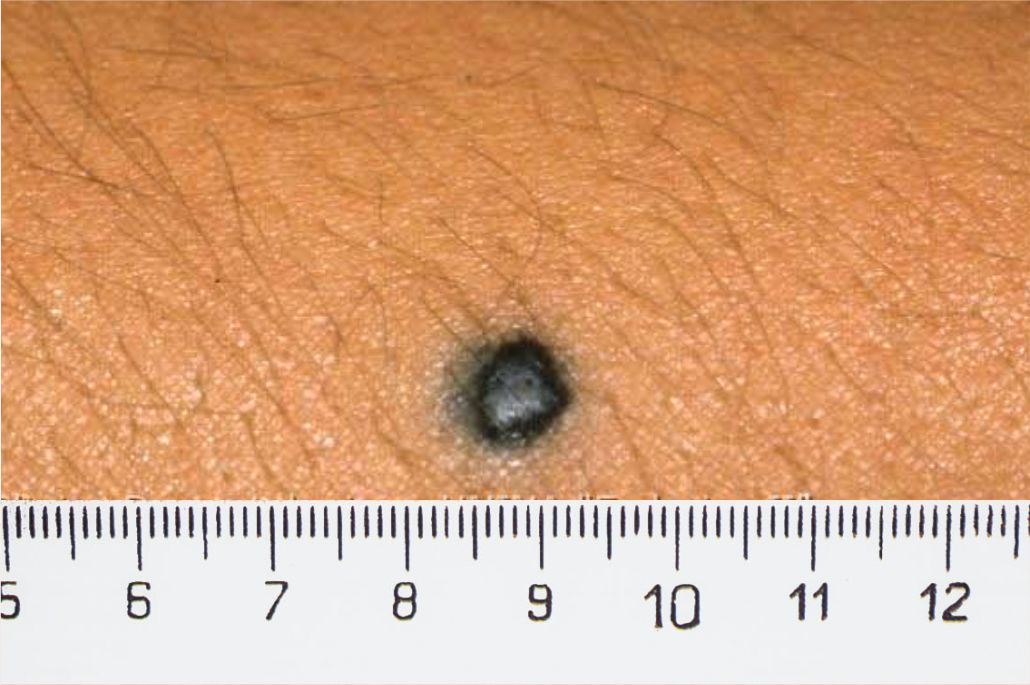
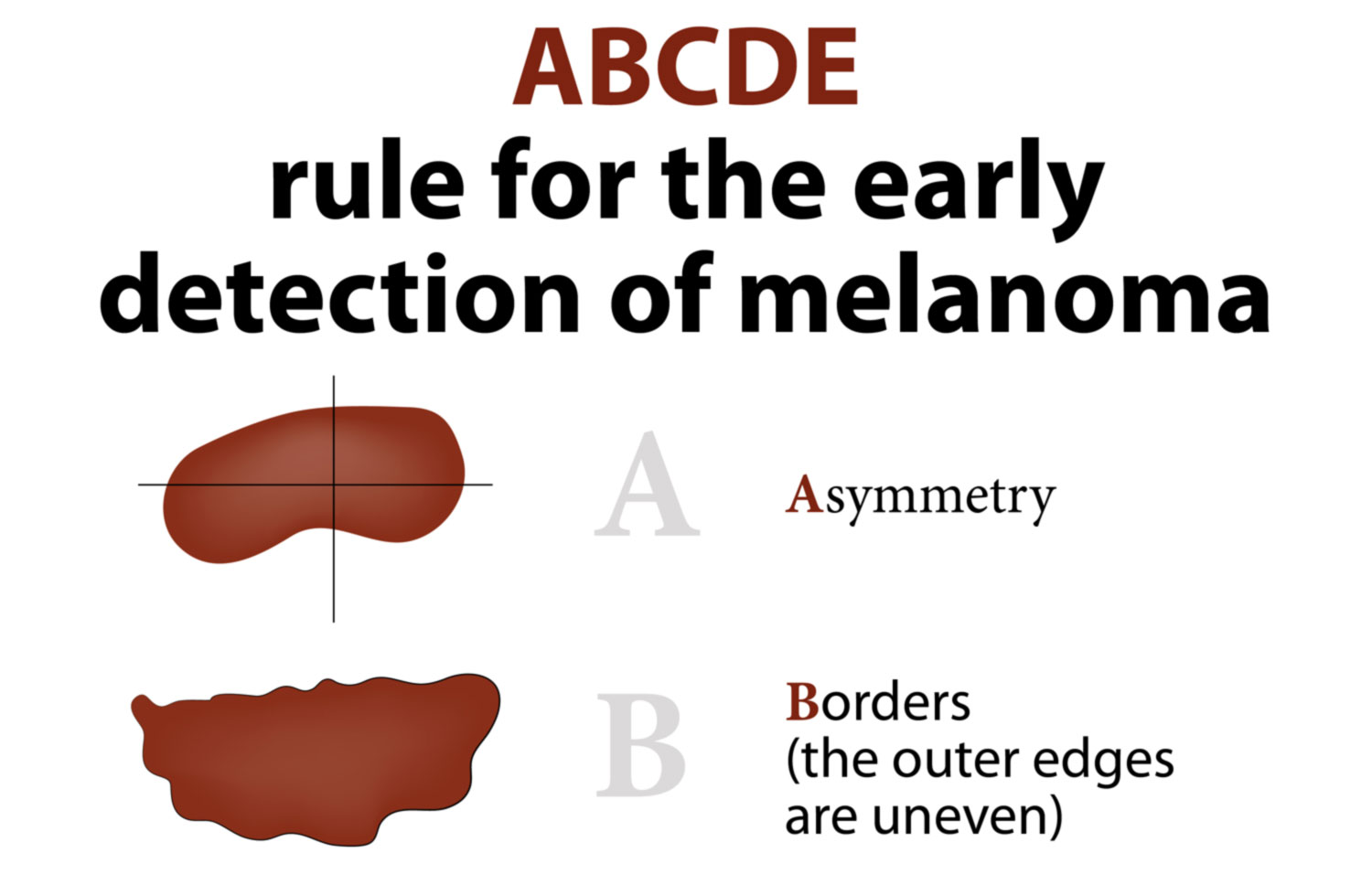
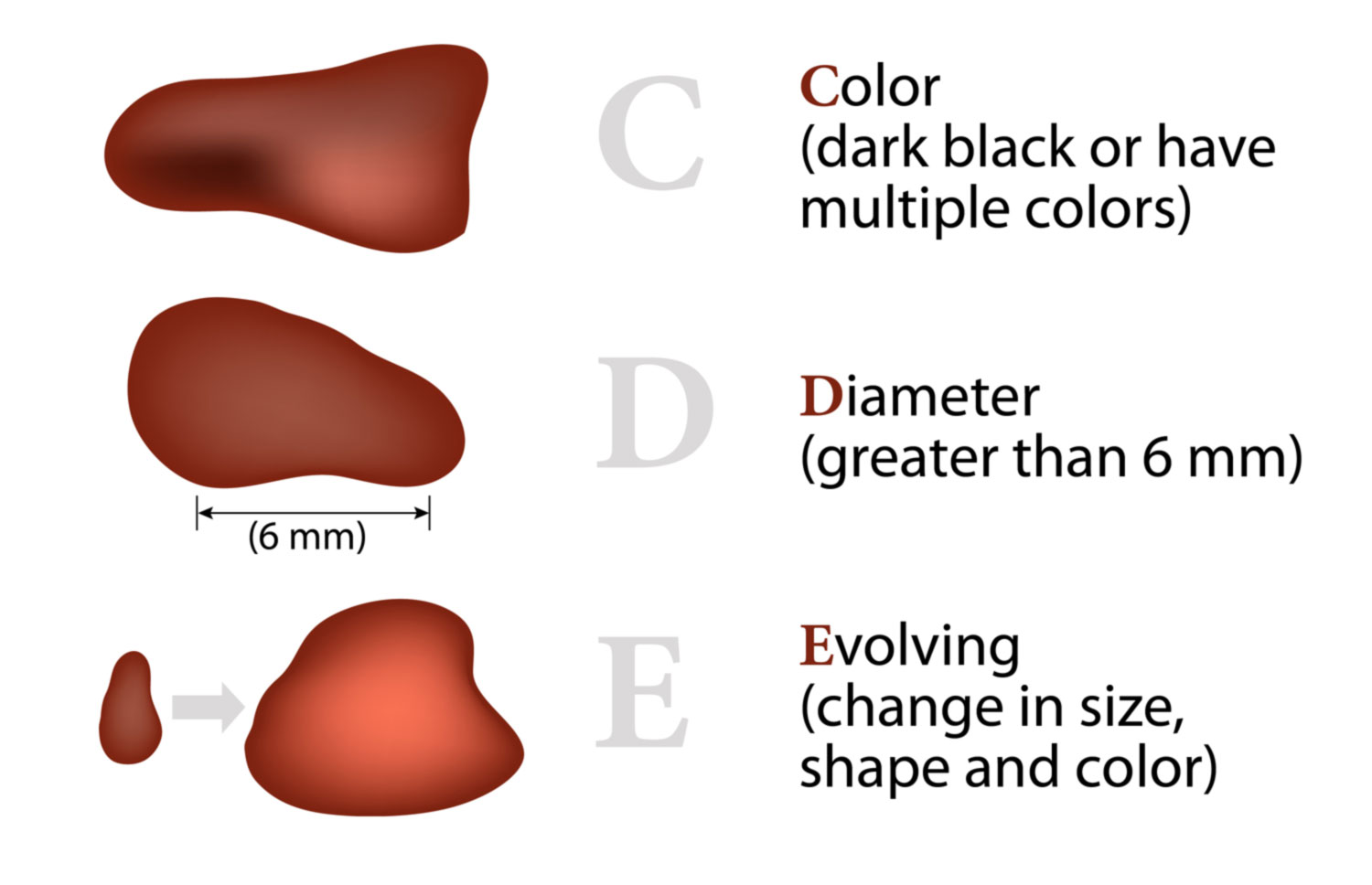
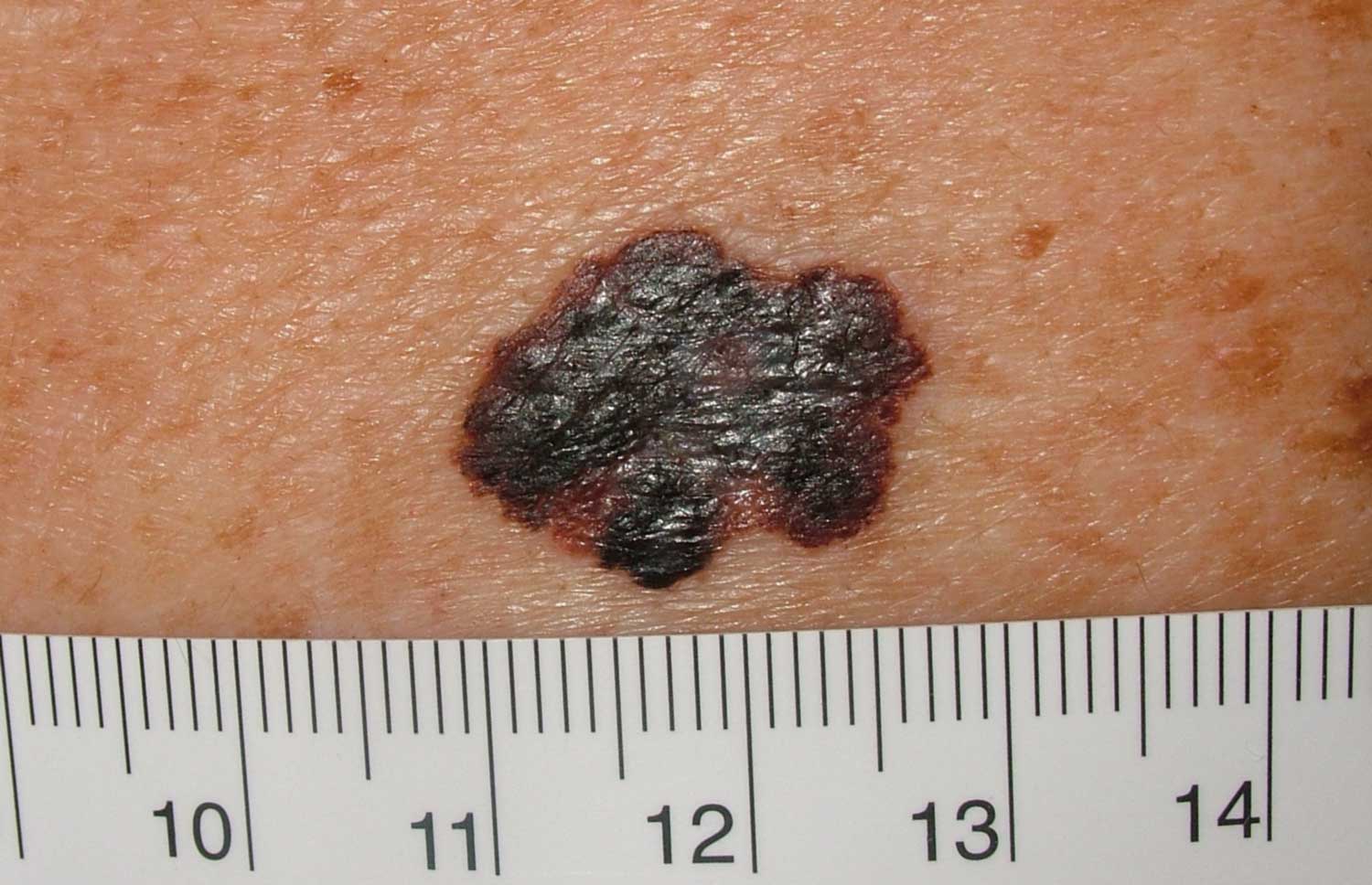
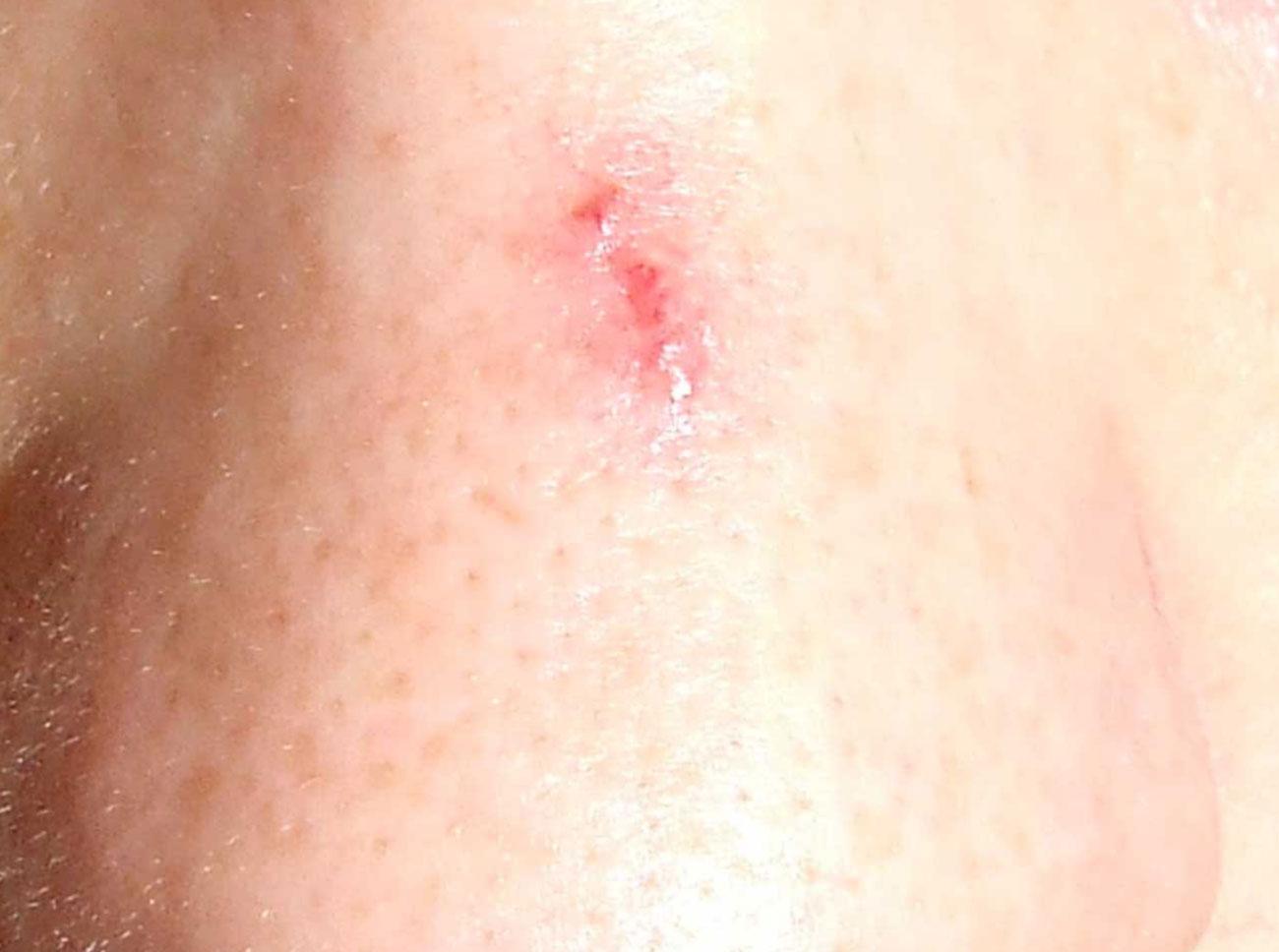
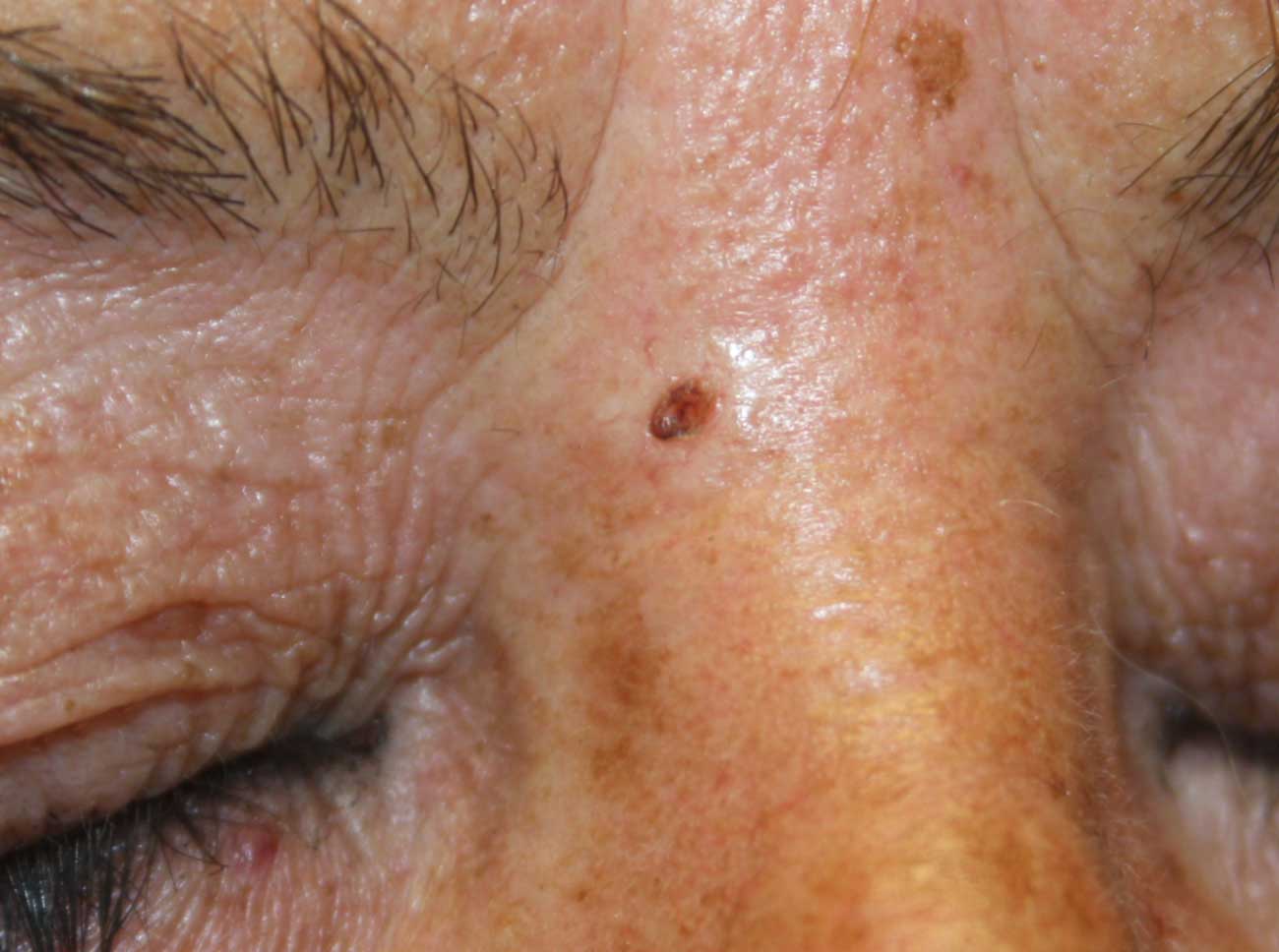
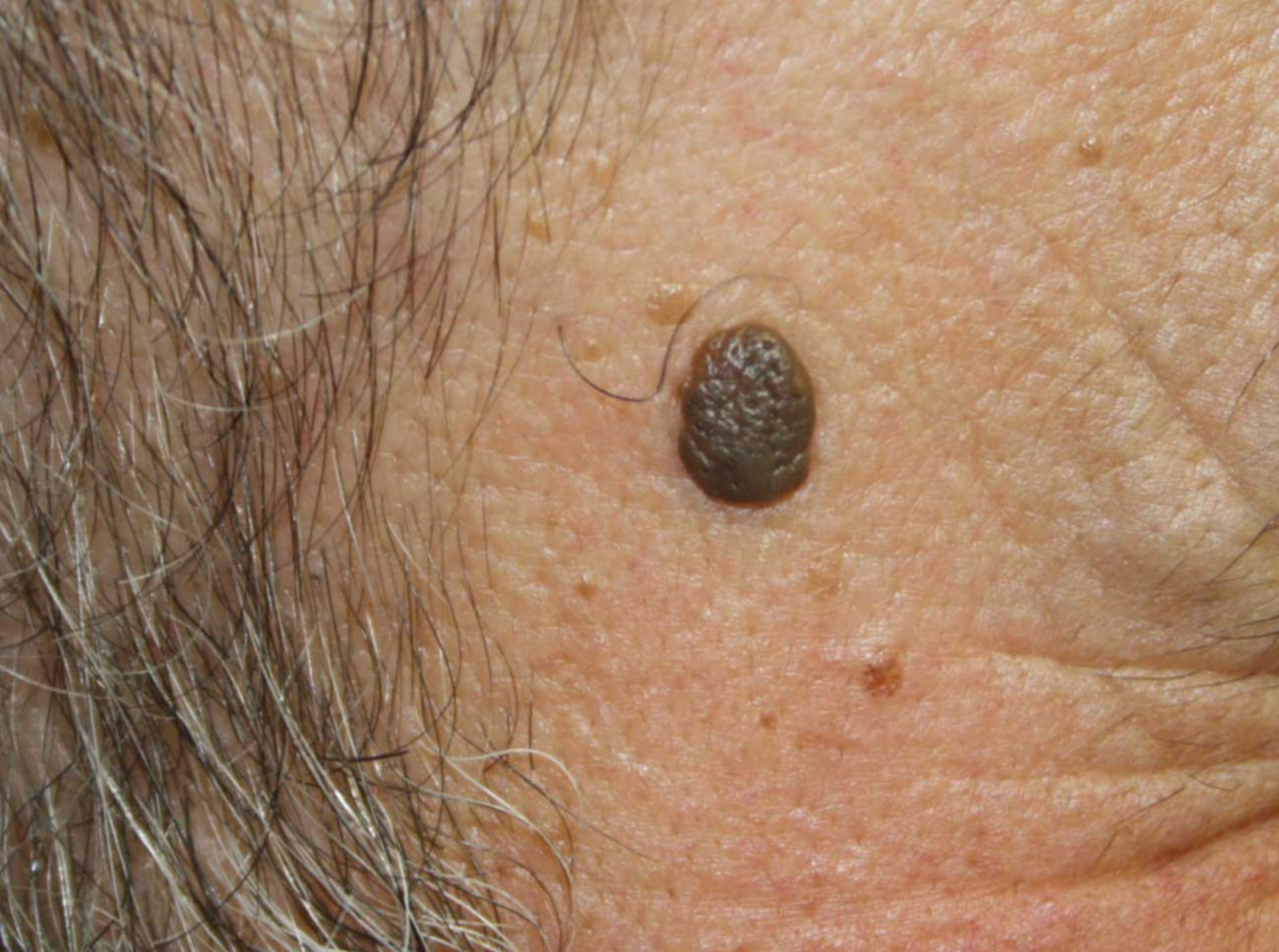
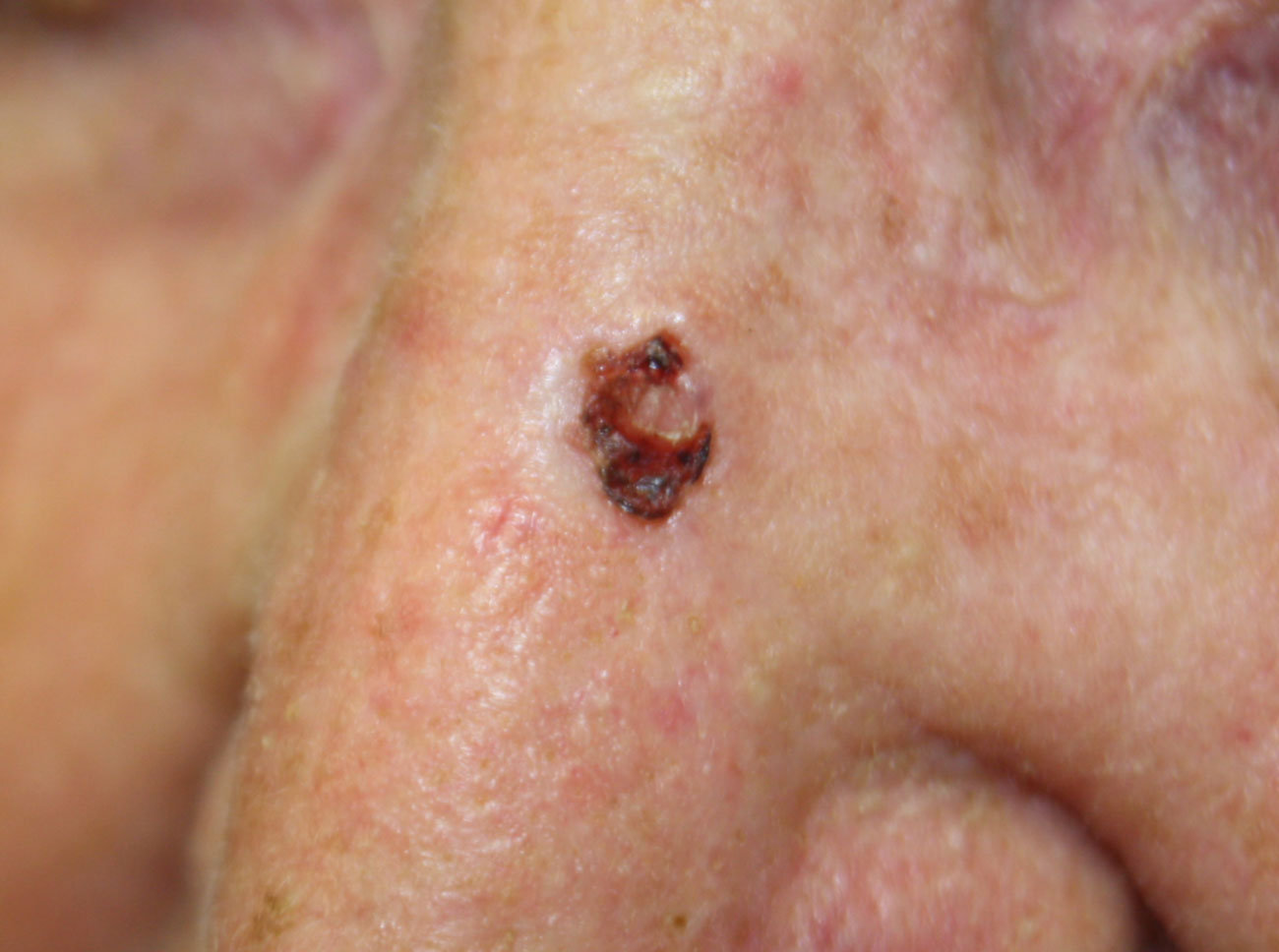
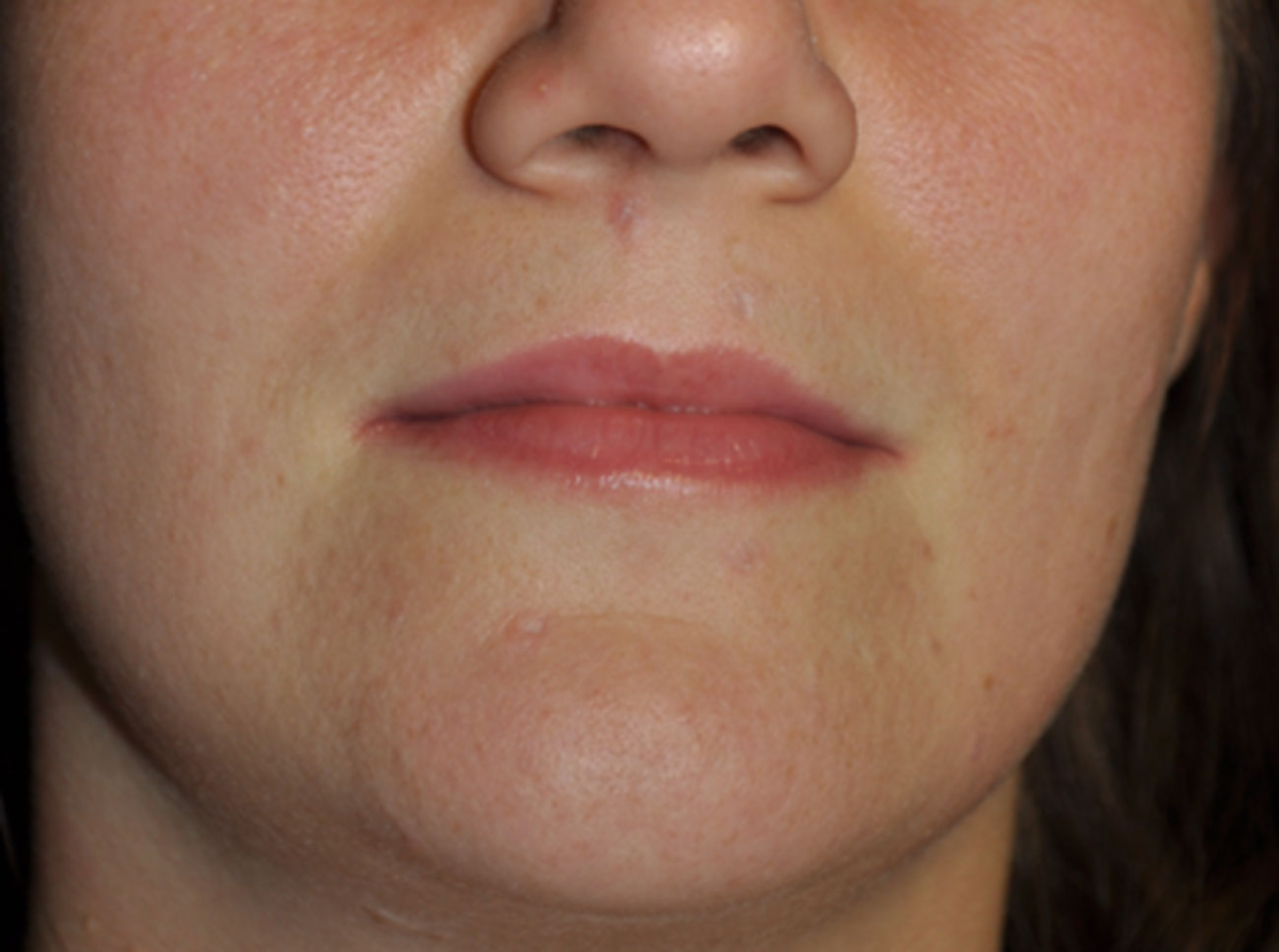
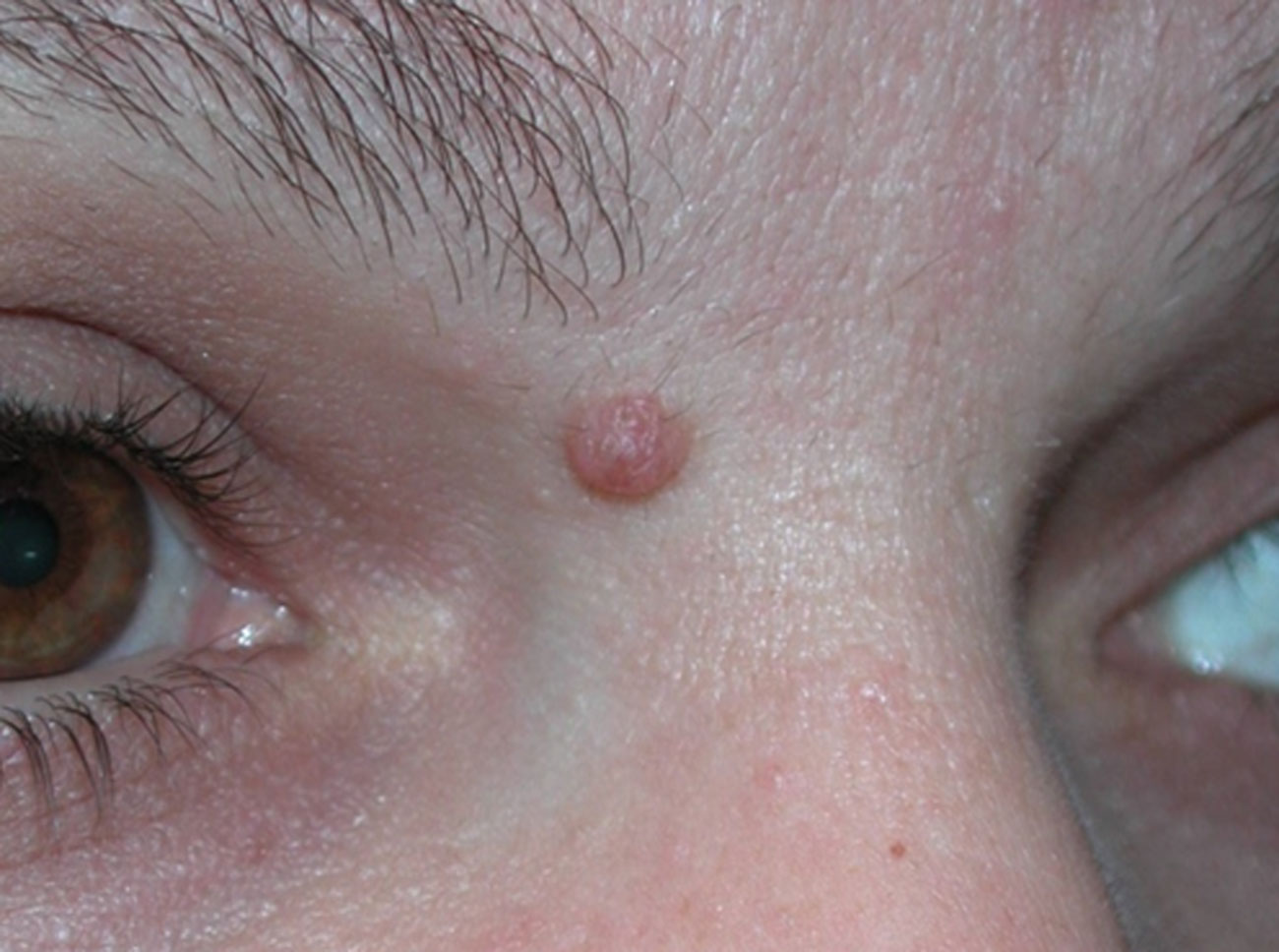
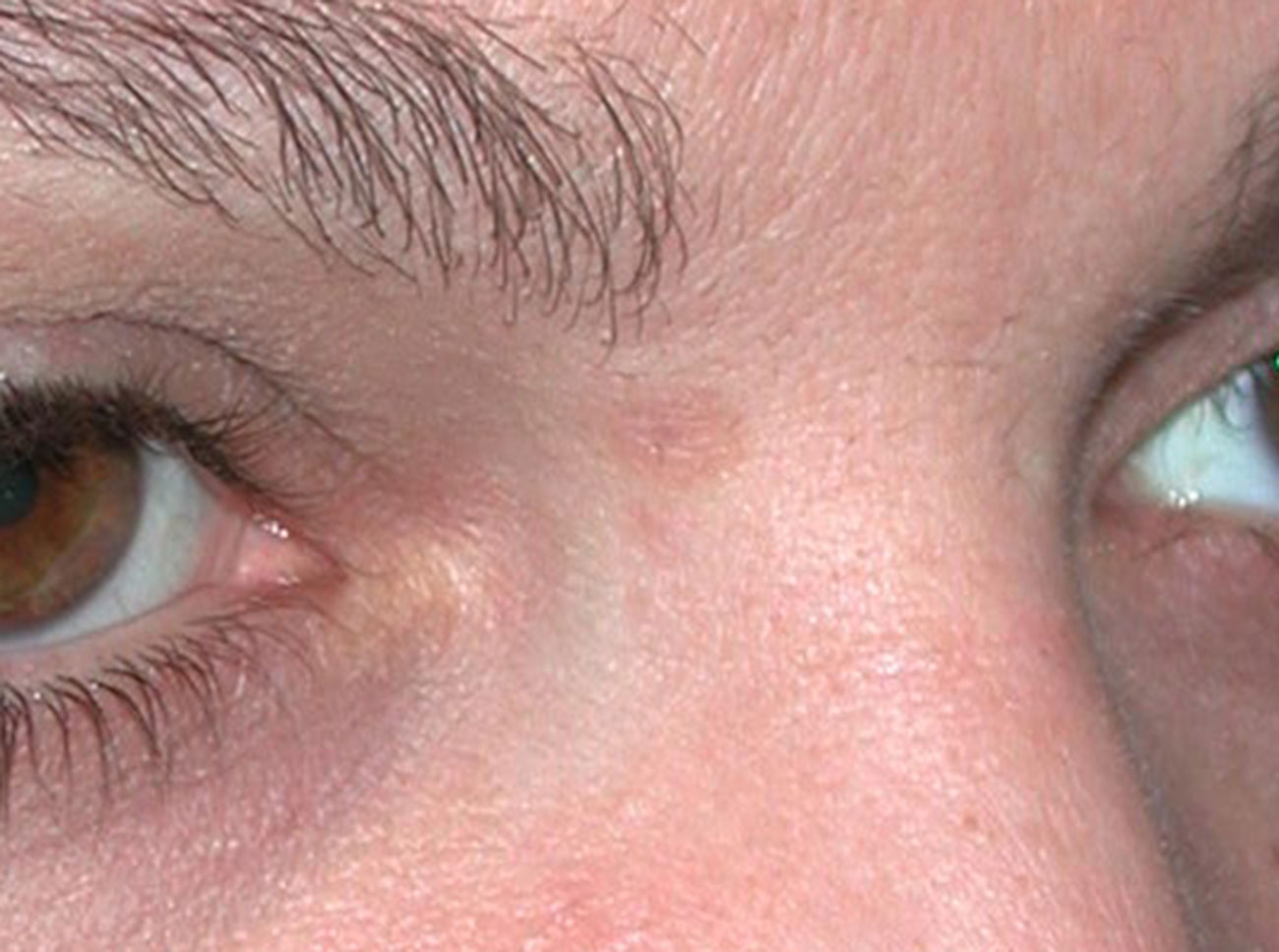
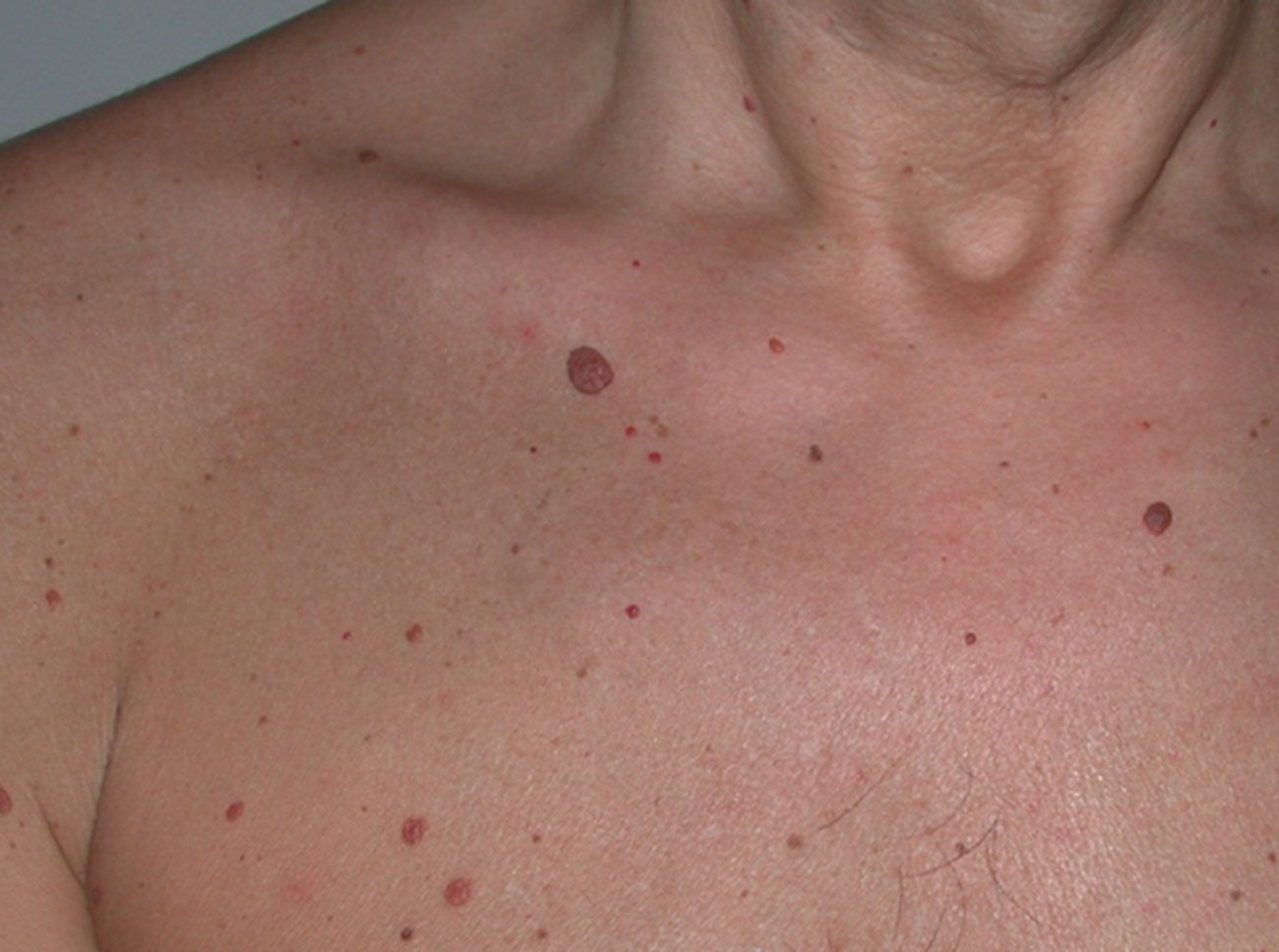
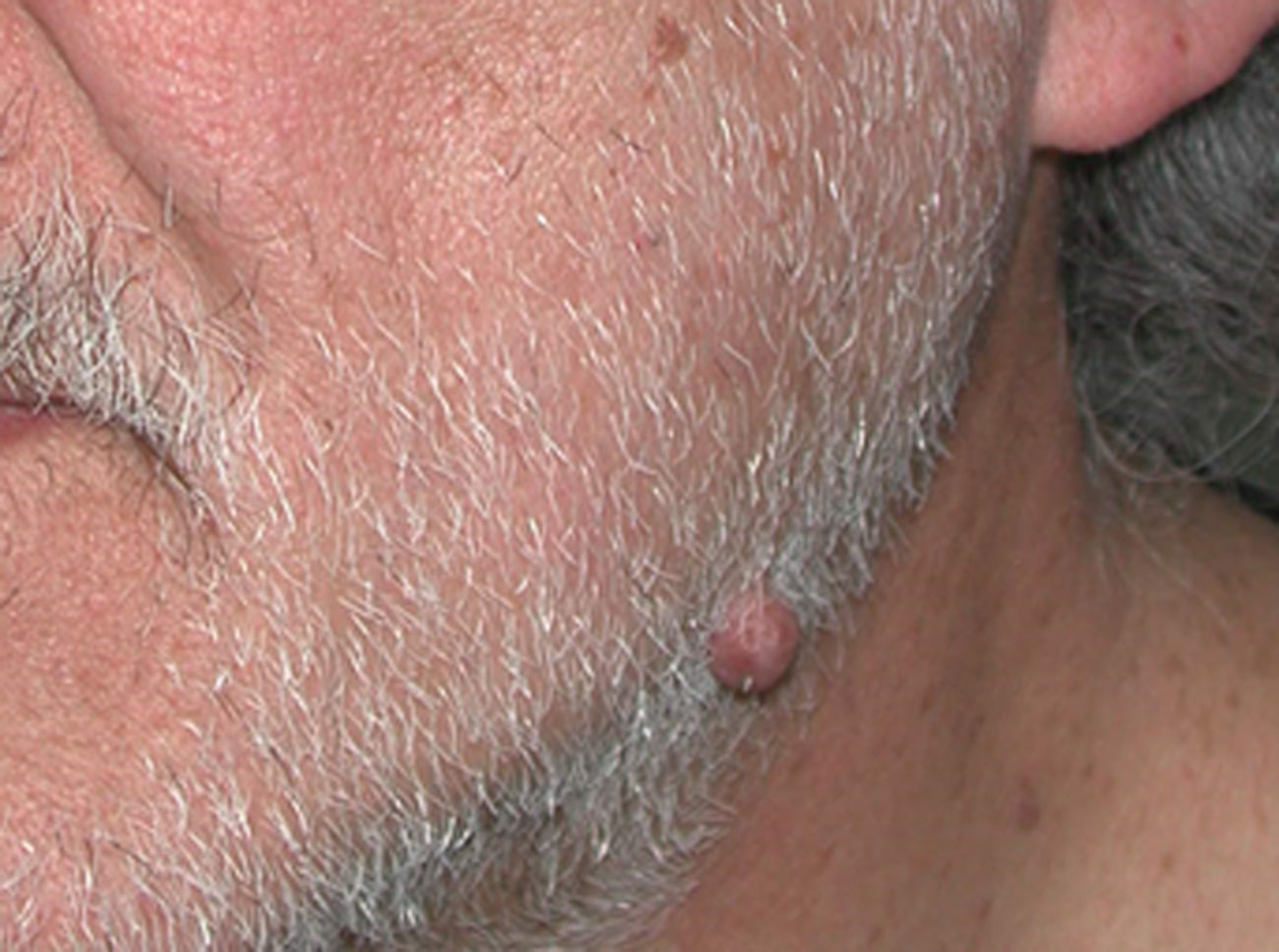
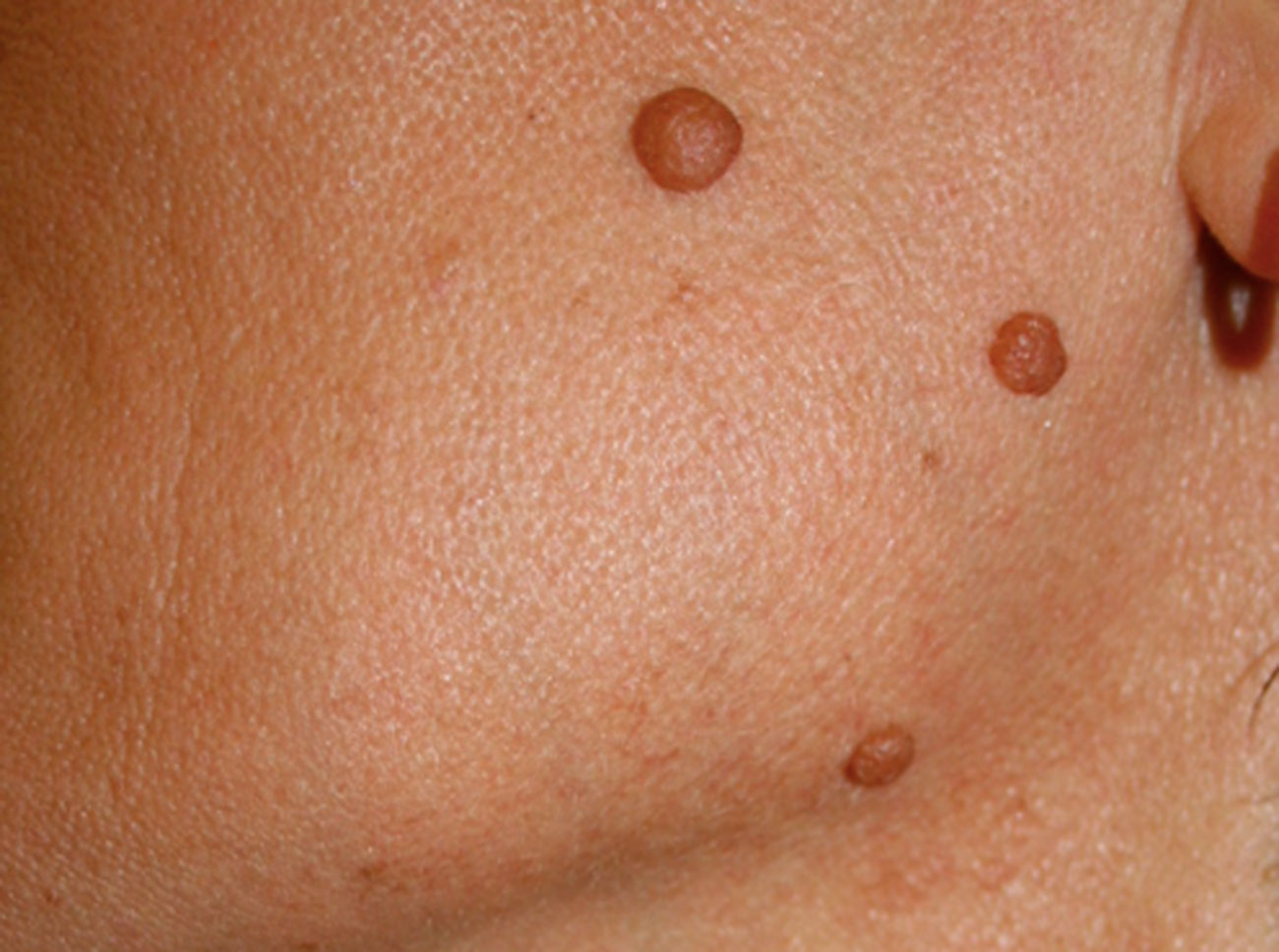
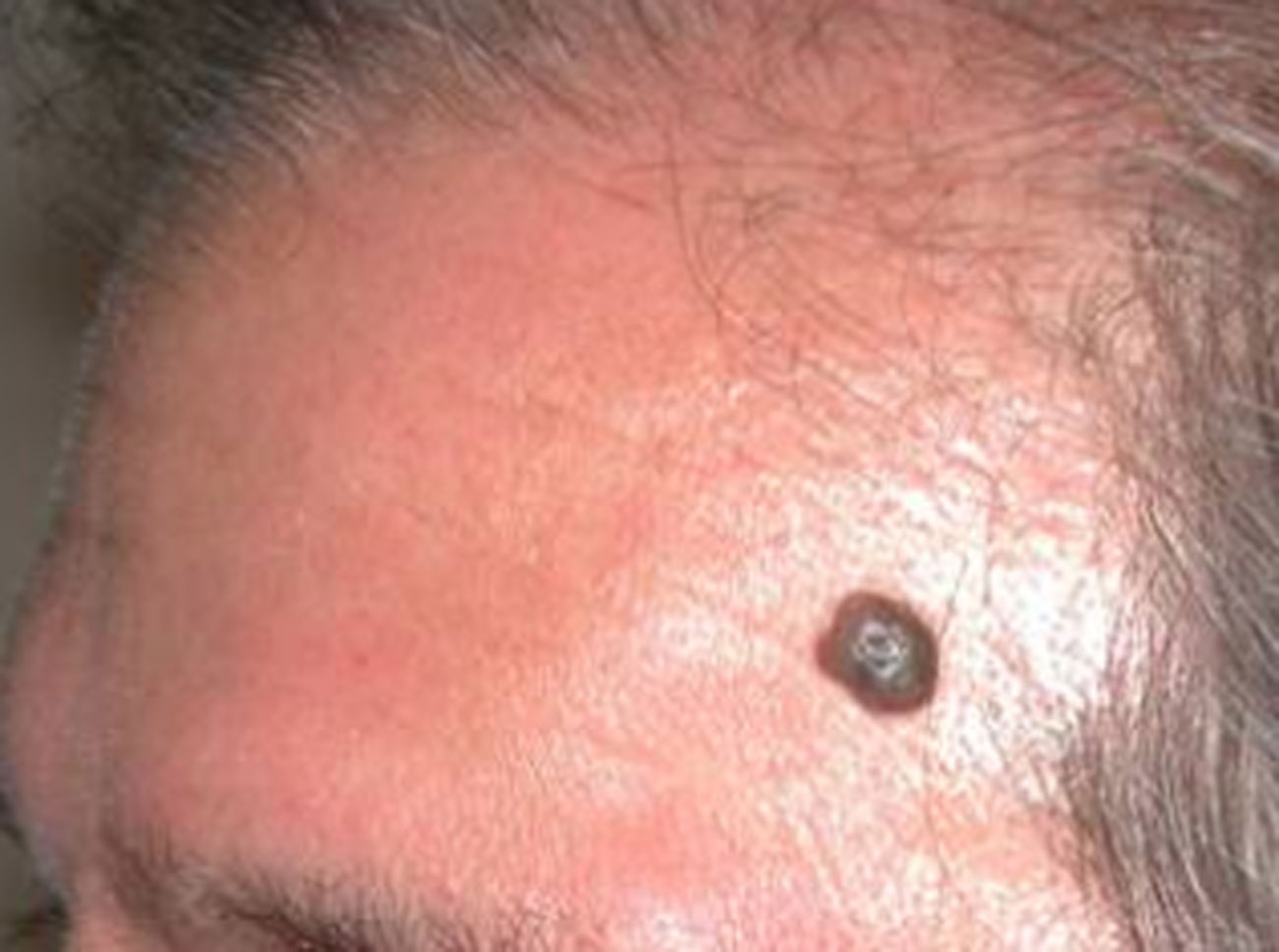
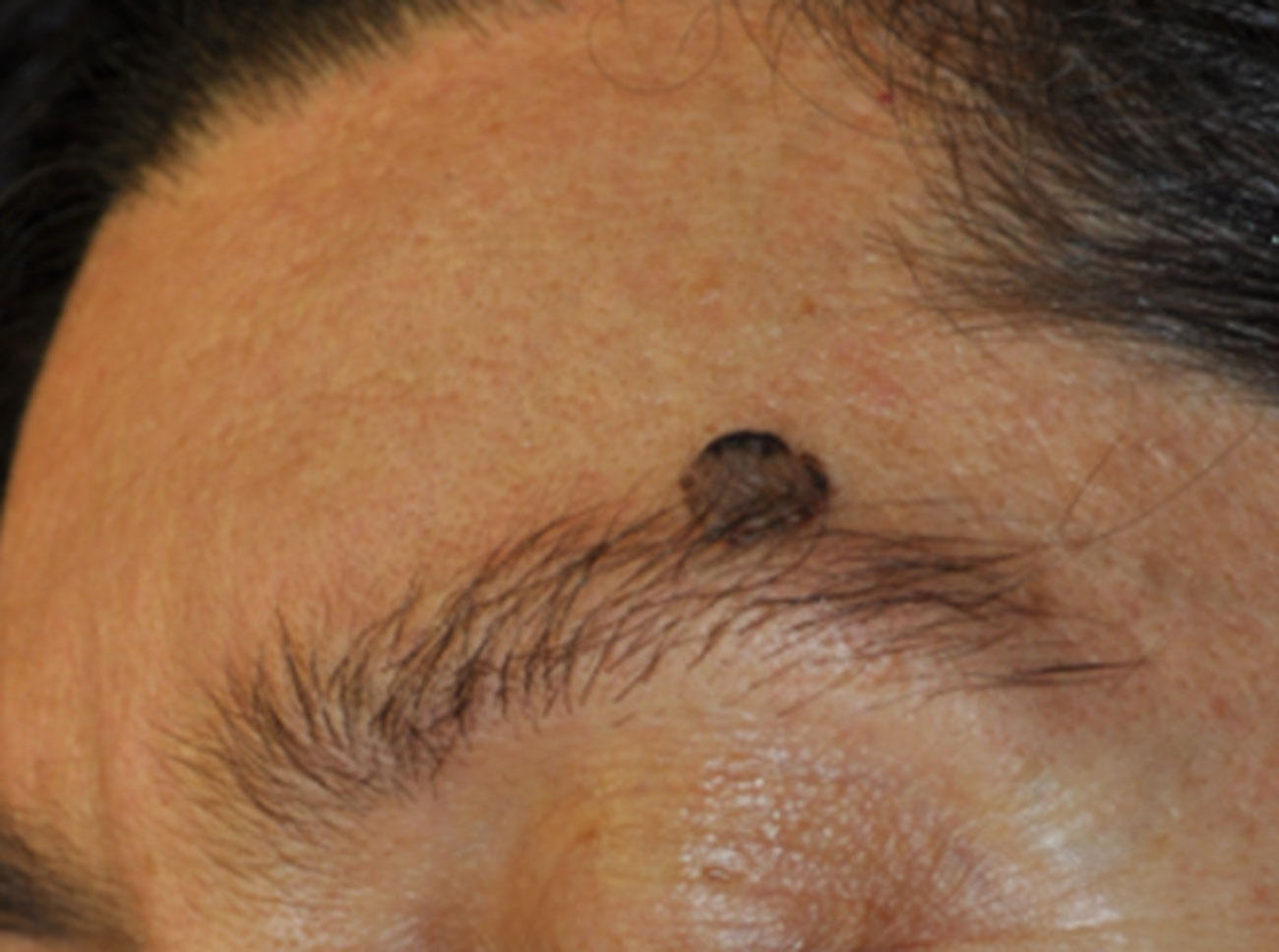
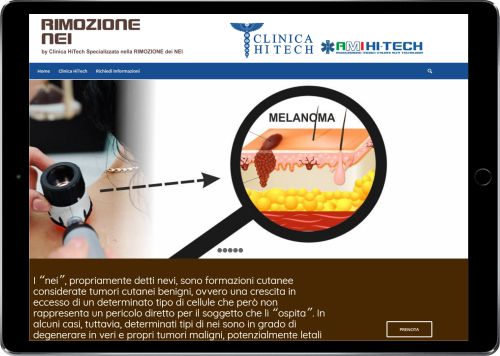
4. Memorizzate la posizione e l’aspetto dei nei. Esaminando la pelle con regolarità, acquisterete familiarità con l’aspetto dei vostri nei. Osservate se ci sono stati dei cambiamenti, e in particolare se è comparso un nuovo neo di colore nero, oppure se un neo esistente ha cambiato profilo, forma, dimensioni, colore (soprattutto se c’è una nuova zona nera) o sembra diverso al tatto. Controllate inoltre se ci sono nuovi nei dall’aspetto insolito o “brutto”. Se il dermatologo ha scattato in passato delle foto della vostra pelle, confrontatele con l’aspetto attuale della vostra pelle.
Può essere utile segnare le date degli esami della pelle e prendere qualche appunto relativo all’aspetto della pelle. Se notate qualcosa di strano andate immediatamente dal dermatologo, ricordate che, giocando d’anticipo contro il melanoma, aumentano di molto le possibilità di successo della terapia.
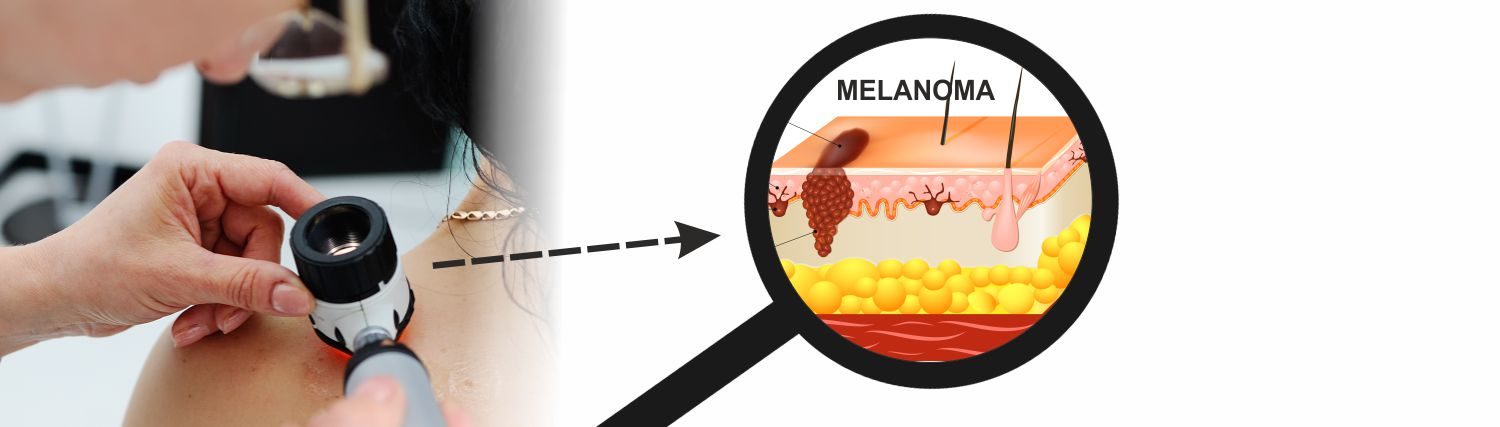
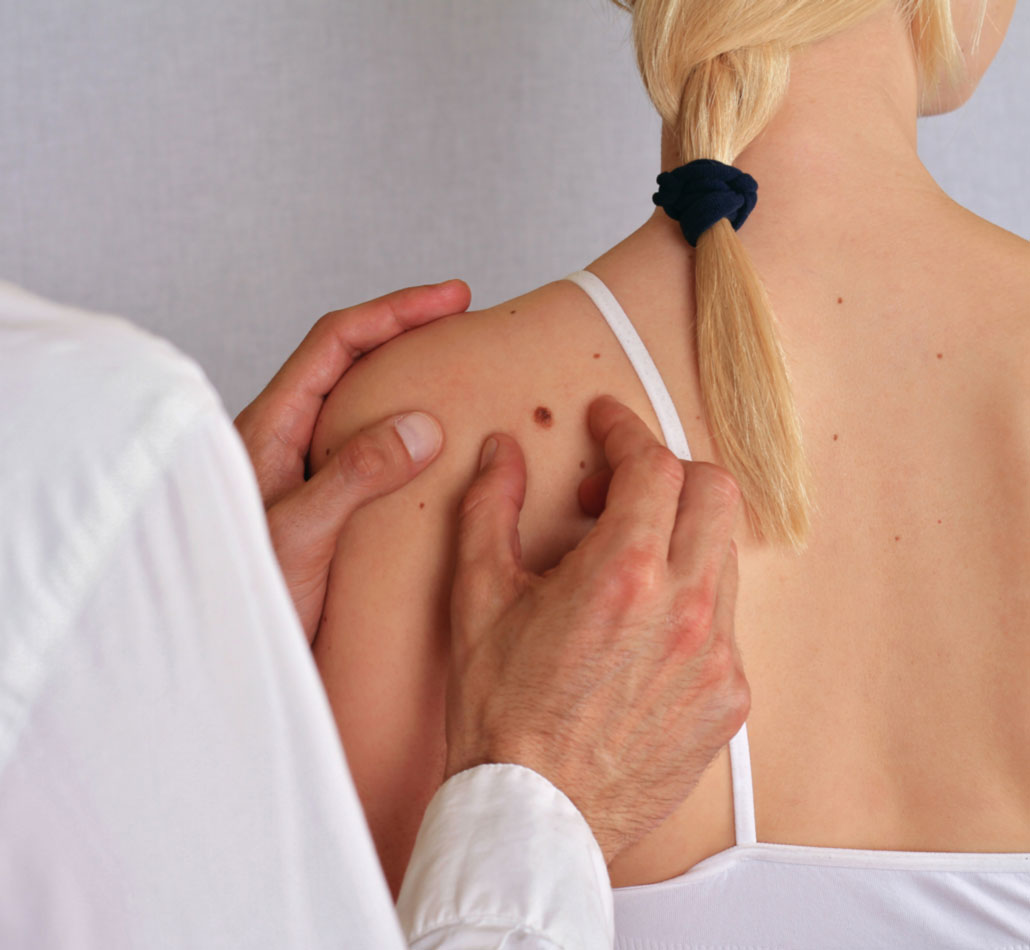
Oltre all’autoesame periodico della pelle, è opportuno farsi visitare regolarmente da un dermatologo o da un medico specializzato mentre il proprio medico può esaminare la pelle durante le visite di routine.
Chi ritiene di avere uno o più nei displastici dovrebbe farlo presente al proprio medico, inoltre è importante notificare al medico l’eventuale comparsa di nei “brutti” o il cambiamento d’aspetto dei nei esistenti.
In alcuni casi potrebbe essere necessario consultare uno specialista, il dermatologo (medico specializzato nella cura dei disturbi della pelle) probabilmente sarà il vostro specialista di riferimento. Anche alcuni chirurghi plastici, chirurghi, oncologi, internisti o medici di famiglia possono essere interessati e specializzati nell’analisi dei nei e dei melanomi.
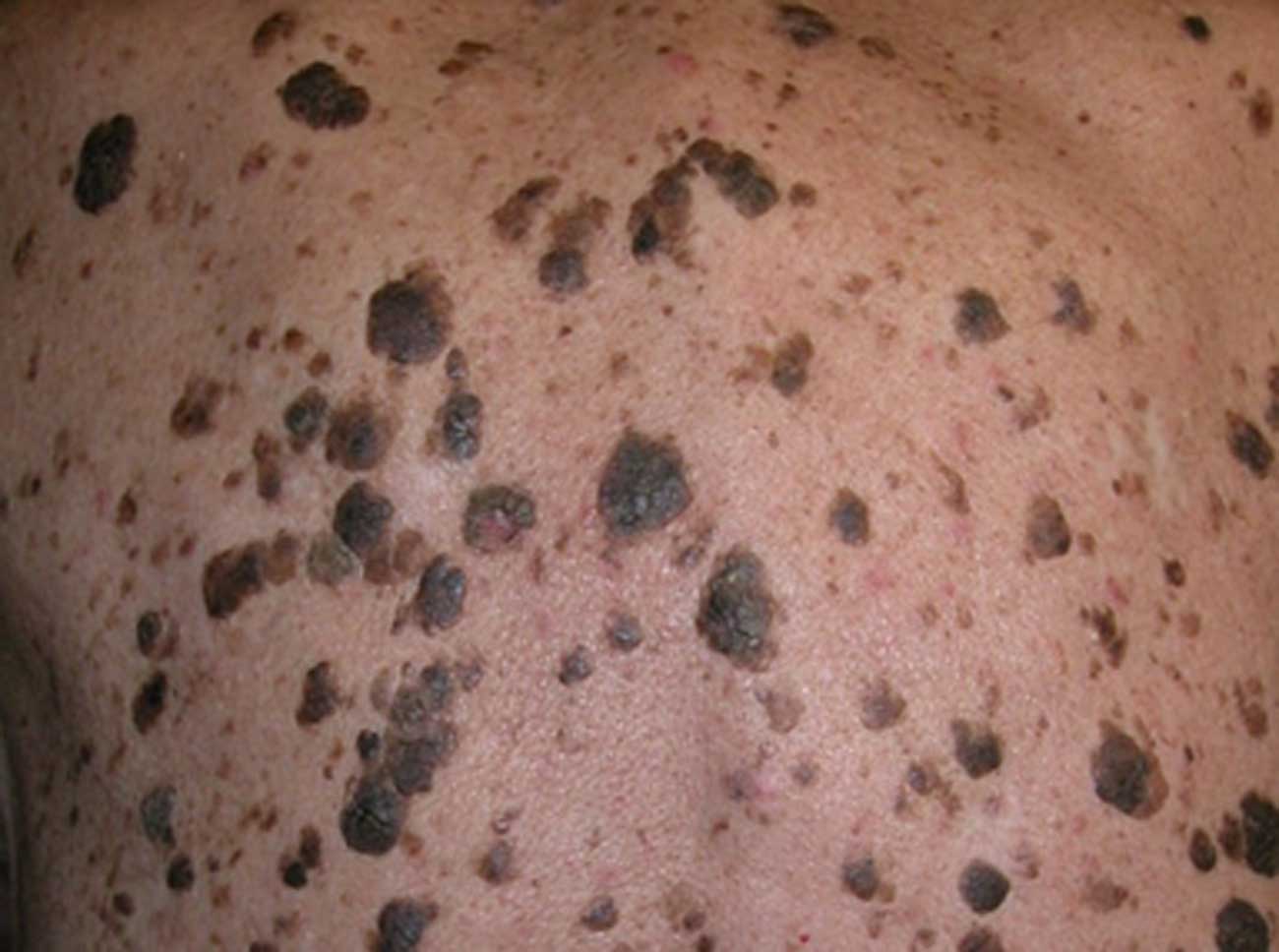
Il melanoma può essere ereditario, quindi se avete un parente di primo grado colpito dalla malattia siete maggiormente a rischio. In alcune famiglie colpite i pazienti hanno un numero elevato di nei displastici (di solito più di 100), e sono quindi ad altissimo rischio di sviluppare un melanoma. Se due o più membri della famiglia soffrono di melanoma, è fondamentale che tutti i loro parenti stretti (genitori, fratelli, sorelle e figli di età superiore ai 10 anni) si facciano visitare, per escludere la presenza di nei displastici o eventuali sintomi di un melanoma. Il medico, poi, deciderà la cadenza delle visite per ciascuno e probabilmente consiglierà di effettuare un checkup regolare ogni sei mesi. Anche chi ha molti nei displastici dovrebbe farsi visitare regolarmente.
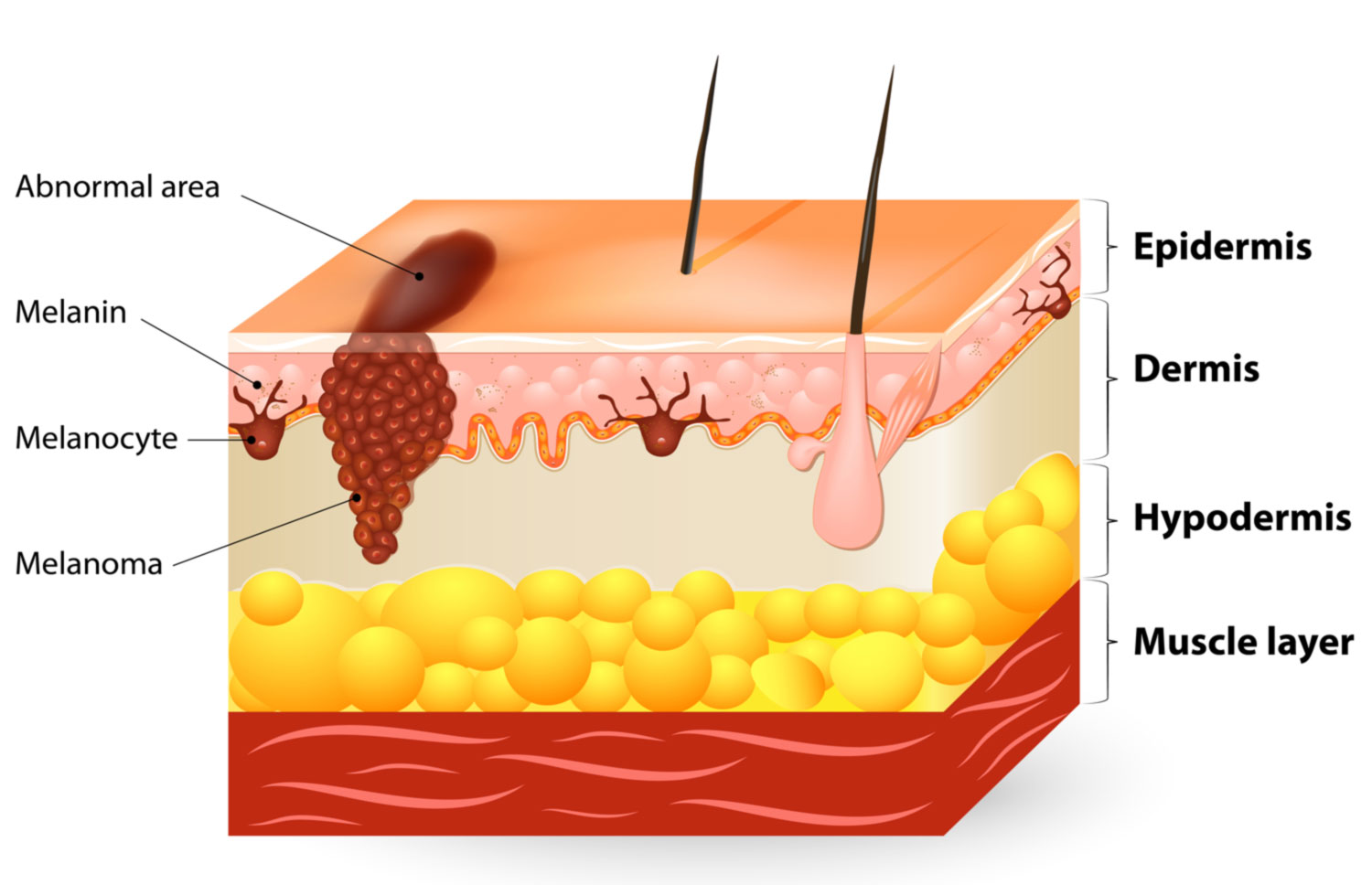
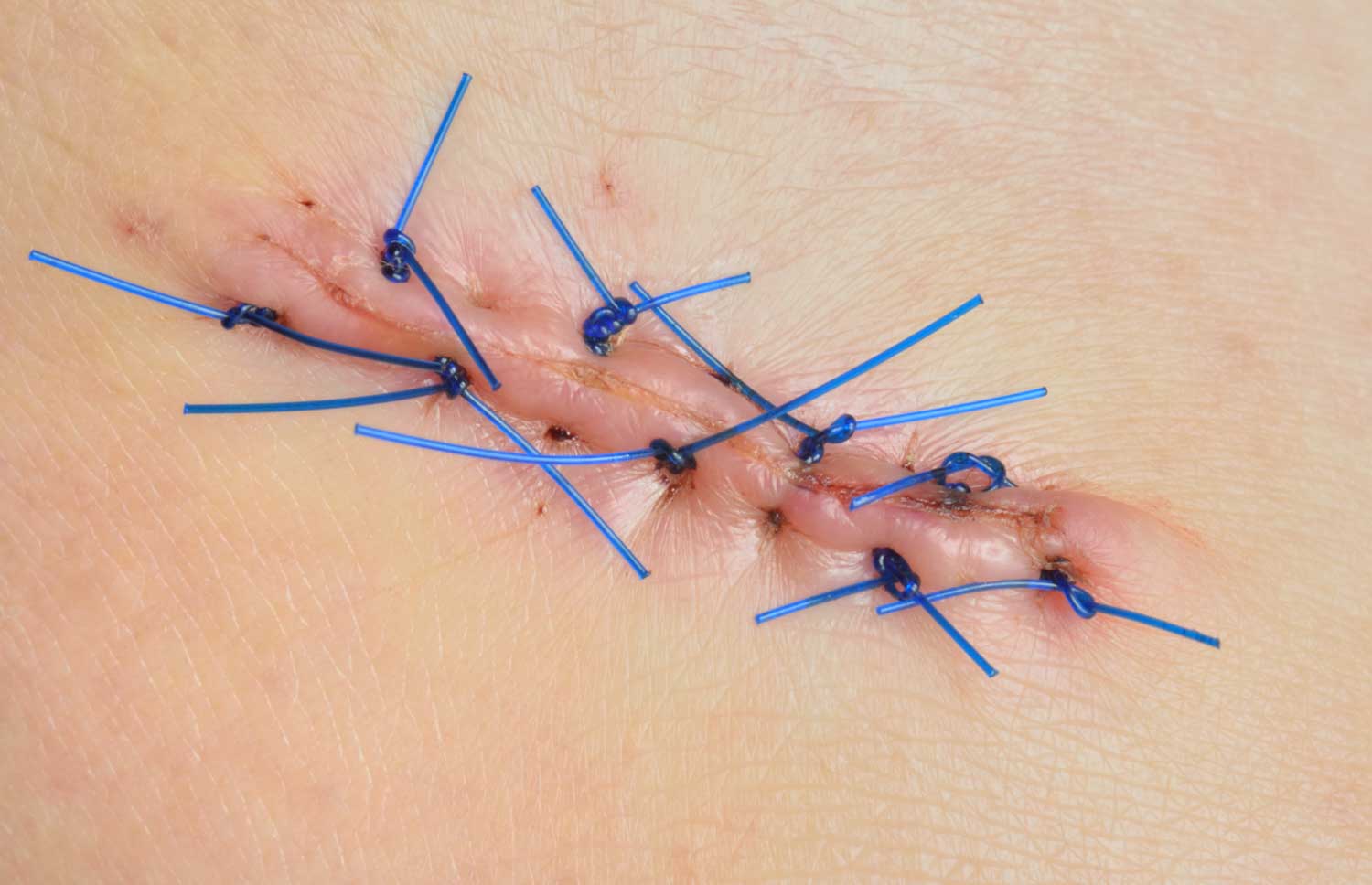
In caso di nei che presentano anomalie lievi, il medico probabilmente vorrà tenerli sotto controllo con maggior attenzione per capire se si modificano con il passare del tempo. L’aspetto del neo, quindi, verrà confrontato con le fotografie scattate durante le visite precedenti. In alcuni casi il medico decide che il neo deve essere rimosso, in modo che il tessuto possa essere esaminato al microscopio. La biopsia, cioè la rimozione del neo, di solito viene effettuata in ambulatorio, in anestesia locale, e normalmente dura pochi minuti. Possono essere necessari i punti di sutura e, una volta rimarginata la ferita, potrà rimanere una piccola cicatrice. Il patologo esaminerà il tessuto al microscopio per capire se i melanociti sono normali o displastici o si è già sviluppato un melanoma.
La maggior parte dei nei, compresi quelli displastici, non si trasforma in melanoma, quindi non è necessario rimuoverli tutti. Sarà il medico a consigliarvi quando è necessario rimuoverli e quando invece possono essere lasciati dove sono. Di solito è necessario rimuovere solo i nei dall’aspetto “brutto”, quelli che sono cambiati o quelli appena comparsi che hanno un aspetto anomalo.
PREVENZIONE
Il numero di persone colpite dal melanoma aumenta di anno in anno, nei soli Stati Uniti è più che raddoppiato negli ultimi vent’anni. Gli esperti ritengono che molti dei nuovi casi di melanoma nel mondo siano connessi ad un aumento del tempo trascorso al sole.
Le radiazioni ultraviolette (UV) emesse dal sole, dalle lampade solari e dai lettini solari, danneggiano la pelle e possono causare il melanoma e altre forme di tumore. (Ricordiamo che i raggi ultravioletti sono di due tipi: UVA e UVB). Tutti, e in particolar modo chi ha dei nei displastici o altri fattori di rischio, dovrebbero cercare di minimizzare il rischio di soffrire di melanoma proteggendo la pelle dalla radiazione UV. L’intensità della radiazione UV emessa dal sole è massima in estate, e soprattutto nelle ore centrali della giornata.
Chi lavora o fa sport al sole dovrebbe indossare abiti protettivi, ad esempio un cappello e una camicia con le maniche lunghe; inoltre, per proteggere la pelle, possono essere utili le creme, gli spray o i gel con filtro di protezione solare. Molti specialisti ritengono che i filtri di protezione solare contribuiscano alla prevenzione del melanoma, soprattutto quelli che riflettono, assorbono e/o disperdono entrambi i tipi di radiazione ultravioletta. I filtri solari sono classificati a seconda della loro forza, in base a un parametro detto fattore di protezione (SPF). Più il fattore di protezione è alto, più la pelle è protetta dalle scottature.
Vi consigliamo inoltre di usare occhiali da sole dotati di lenti con filtro anti UV: sull’etichetta deve essere specificato che le lenti schermano almeno il 99 per cento delle radiazioni UVA e UVB.